全胰切除极少用於胰腺的良性疾病,也很少有这方面的长期随访的报导。在胰腺各良性疾病中,慢性胰腺炎最有指征作全胰切除,而很少有急性出血性胰腺炎及罕见之高胰岛素综合征做全胰切除。
难治的慢性胰腺炎两个主要的外科方法是胰管引流和胰切除术。在胰管扩张时,胰管引流能使70~80%病例疼痛减轻; 胰十二指肠切除和胰次全切除对减轻疼痛也能获得同样的成功率,不过有较高的远期死亡率。若在胰大部分切除或空肠吻合木后患者仍剧痛且并发糖尿病和脂肪痢,还可选用全胰切除。本文叙述了76~79年6例良性胰腺疾病而作全胰切除的经验。
临床资料:
本组4例,男性5名,女性1名,年龄在30至55岁之同。 4例为慢性酒精性胰腺炎,1例为特发性胰腺炎。1例为腹部挫伤后急性出血性坏死性胰腺炎。在慢性胰腺炎5例中,严重症状分别持续2、4、6、8及17年。
在慢性胰腺炎5例中,有4例在全胰切除之前已并发糖尿病,其中两例依赖胰岛素才能维持; 有3例手术前已有脂肪痢和胰腺钙化。虽然全部病人均用了麻醉剂,但无一成瘾。
本组有5例是因重症慢性胰腺炎而行全胰切除的,而他们已先行过外科治疗失败或已无其他较保守的手术可选择。其中仅有1例术前未经过胰腺手术,其余4例经过5次手术,包括部分胰切除和胰管引流术。两例95%胰切除和两例远端胰腺切除。有两例在全胰切除之前已部分十二指肠梗阻。
病理学家在5例慢性腺炎的手术标本中肯定了诊断。病例2有“迷走小管”(Atypical small ducts), 然而癌的诊渐末能及时作出。
结果:
6例中,没有手术死亡和极少的术后并发症。然而例6手术后8周再入院行左膈下脓肿引流术。他们现在的情况概述如下。生存的4例已随访了18、22、32和38个月,例3术后8个月死于低血糖,例2术后14个月死于转移性腺癌。
有两例在随后的一段的时间里需再次手术: 例1在术后29个月因边缘性溃疡出血继发胃出口梗阻而再行迷走神经切除加胃空肠吻合术,例4在术后9个月因胆石致胆囊管梗阻而需行胆囊切除及胆总管空肠吻合术。该例后来为边缘性溃疡又作迷走神经干切除术。
除了例3,全胰切除病人每日一项重要活动 ~~ 糖尿病的管理,以免反复发作低血糖,而例3术后因两次为严重的低血糖及一次为高血糖和酮血症而再入院。该例一直大量饮水,又没有家属照料,终于术后8个月死于低血糖。
我们的临床印象是: 例1和例4在迷走神经切断后脂肪痢易于控制, 可能因为较少胰腺外分泌经过胃时被破坏了。例1、例2、例5、例6在术后获得体重增加,反映了对缺少胰腺外分泌和内分泌的管理是完善的。
对这些病人的随访的一个重要方面是要注意病人疼痛是否减除。5例重症慢性胰腺炎患者经过全胰切除后全部获得满意的疼痛减轻,一例术后需用止痛药。4个生存例的3个起码已部分恢复了工作,虽然全部病人自述体质和活动能力还差於正常人。
对5例为慢性健腺炎而行全胰切除的效果总的评价是: 4个病人可被认为预后良好(表一)。例1复元了,並且不痛,只是他曾一度并发边缘性溃疡伴出血及胃梗阻。例3也满意地减轻了疼痛,但不能控制胰腺功能不足而终於死亡。而这种结局正反映了这种讨厌病症的自然转归。
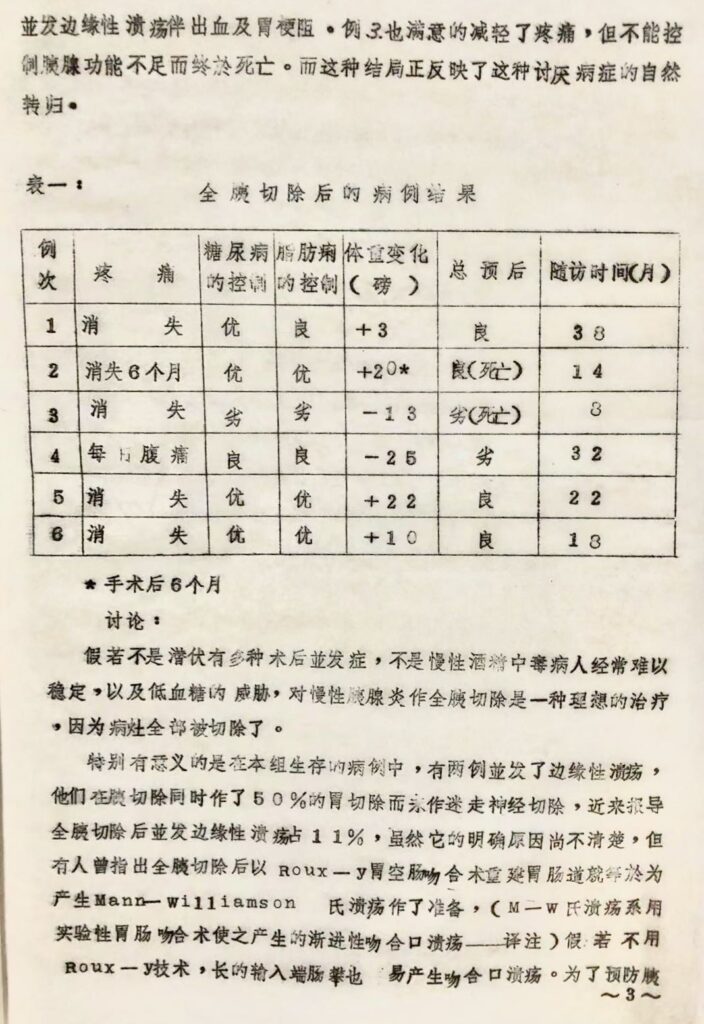
表一: 全胰切除后的病例结果
| 例次 | 疼痛 | 糖尿病的控制 | 脂肪痢的控制 | 体重变化 (磅) | 总预后 | 随访时间 (月) |
| 1 | 消失 | 优 | 良 | +3 | 良 | 38 |
| 2 | 消失 6个月 |
优 | 优 | +20* | 良 (死亡) |
14 |
| 3 | 消失 | 劣 | 劣 | -13 | 劣 (死亡) |
3 |
| 4 | 每日 腹痛 |
良 | 良 | -25 | 劣 | 32 |
| 5 | 消失 | 优 | 优 | +22 | 良 | 22 |
| 6 | 消失 | 优 | 优 | +10 | 良 | 18 |
*手术后6个月
讨论:
假若不是潜伏有多种术后并发症,不是慢性酒精中毒病人经常难以稳定,以及低血糖的威胁,对慢性腺炎作全胰切除是一种理想的治疗,因为病灶全部被切除了。
特别有意义的是在本组生存的病倒中,有两例并发了边缘性溃疡,他们在胰切除同时作了50%的胃切除而未作迷走神经切除。近来报导全胰切除后并发边缘性溃疡占11%,虽然它的明确原因尚不清楚,但有人曾指出全胰切除后以 Roux-y 胃空肠吻合术重建胃肠道就等于为产生 Mann-williamson 氏溃疡作了准备,(M-W氏溃疡系用实验性胃肠吻合术使之产生的渐进性吻合口溃疡 — 译注)。假若不用 Roux-y 技术,长的输入端肠攀也易产生吻合口溃疡。为了预防胰大部分切除后并发边缘性溃疡,需要加作迷走神经干切除或胃远端三分之二以上的胃切除。胰腺切除而未切除幽门。胃窦部和迷走神经已报告过两例,虽然用此方法重建的病例不足以说明此法对於边缘性溃疡的影响,这种胃肠道再建方法,起码在理论上不会导致 Mann -williamson氏溃疡的产生,由於它保留了幽门,脂肪泻将有减少的倾向。医学家们正等待这种胃肠道重建方法随访资料。
全胰切除加迷走神经切除的第二个优点是减少胃酸对使用胰腺漫出液的破坏。如果胃酸pH值大于4,脂肪泻能明显地减少。
在这些病人的长期胆汁引流方面,总胆管空肠吻合术明显地优於胆囊空肠吻合术,尤其对胆囊管细小的病人更是如此。例4胆囊管细小曲折发生胆汁郁积,结果导致胆石形成。在损伤和胆囊空肠吻合之前,胆道完全正常,嗣后不到九个月在胆管里就有胆砂沉积。
在我们病例资料里,从三方面决定我们是否行全胰切除,即家属给予我们最好的支持与合作,病人戒酒和术前一切准备就绪。另外,倘若简单的手术,如胰管引流、括约肌成形或部分胰切除亦能减轻病人的疼痛应予采用,因为它保留了最大的胰腺内分泌和外分泌功能。而当简单手术均已无效,上述三个方面问题已妥善解决,病人又已经呈现胰功能不足时,全胰切除是可行的。在本组病例中虽然未严守本原则,看来,坚持这些原则似乎最为有益。
三个最早的病例报告是颇为有趣的。一九四二年六月 Portand 外科医生 Engene W Rokey — 北太平洋外科协会创建者之一,为癌症作全胰切除。一年以后,他在美国外科学会年会上报告了这个病例。不幸,他的这例病人手术后15天死於胆汁性腹膜炎。
第二个全胰切除术也是完成於一九四二年,为一个无法定位的功能性胰岛细胞腺瘤而施行的。这个病例活得较长,术后进行了广泛的新陈代研究,从该例得知小剂量胰岛素就足以控创糖尿病。蛋白和脂肪的消化吸收肯定减少,多到50%蛋白质和70%脂肪从大便里丢失了。晚近胰腺制剂的使用已使这种丢失大为减少。
为慢性胰腺炎作全胰切除术首先完成於一九四四年,这个病例的手术被描述为特别困难,因为胰周围有广泛的粘连和致密的炎症反应。该例出院后一月死於低血糖,该作者对全胰切除术至今还采取保守的态度。有时病人严重而持续的疼痛不能获得减轻,以致完全失去活动能力,並且使用吗啡定会成瘾,在这种情况下内外科医生多半都倾向全切除。对于可用全胰切除治疗的良性胰腺炎疾病患者,在劝告时总应强调术后代谢紊乱。直到病人有了充分认识並渴望手术时才予以手术。
在为本组良性腺疾病5例患者推荐全胰切除手术时,我们坚持了这一原则,只在一般治疗失败或无其它外科抉择时才选择全胰切除术。
总结:
全胰切除术,在良性胰腺疾病中只应考虑那些经过严格筛选而且简单的外科治疗失败的病人。手术时应並行迷走神经干切除和足够的胃切除,以防止吻合口溃疡。手术后也可发主很多意外的问题,不少需要再次手术,並且因此影响到此术对疼痛控制的优良效果。
参考资料(略)
南陵县医院外科 李名杰 译
芜湖地区医院 阮平国 校
一九八一年一月
(译自美国外科杂志1080年第5期646~649)
<Donald B McCorne11, et al, The Amer J surg. Vo1. 139(5) 646~649, 1980 (英文)>