风雨春秋之六
生死历险记___我的黑六月(外一篇)
2007年6月3日,一个黑色的星期天。上午悠闲无事,我去楼下与杨律师下棋对弈,11点半,从他家院子里摘些栀子花并手捧一个茶杯,上5楼回家。
夫人开门,我靠在门边,全身冷汗,上翻想吐,急进门蹿到沙发上,就一阵大吐,一摊血200毫升,旋即便血500克,难受的感觉好转,出于职业的敏感,第一考虑的是胃部肿瘤。
于是,急唤身边的侄子和女婿(女儿正巧出差外地),去地区医院侄子扬缜家,电话请来我的旧友刘载丰外科主任,商讨急查胃镜和超声等事宜,以求确诊。后来,考虑到当时体质较弱加上此时胃内视野不清,决定安排在次日上午胃镜检查。
入住长航医院(自己供职的医院,前一天我还在上班!),补液、备血、止血、抗酸。随后,下午和一夜,便血6次,量不是很大,还较平稳。翌晨5时许,再次呕血达1000毫升多,血色素降至75克,血浆总蛋白50克以下,血压90/50毫米汞柱,出血总量估计有2000毫升以上,濒临病危。
急输血800毫升加血浆260毫升,弋矶山医院消化内科和普外科主任急来会诊,并转至该院消化内科。按阿斯匹林胃(药物应激性溃疡)治疗,大便转黄,没再出血。止血三天后,6月6日下午,作无痛胃镜(全麻下),胃体浅溃疡2-3Cm,病理发现“异形细胞”,建议复查!“平稳”地过了5天,我主动要求再作胃镜,6月12日第二次胃镜,次日病理报告是“胃腺癌,低分化”(然给我本人的是重度不典型增生?)。
这当口又出了一个岔,11日起连续三天下午高热达41度,不明原因,家人在13日得知确诊之后就出院,当晚住进工行宾馆(自家5楼怕上不去),还是发热,14日由扬新开车直奔武汉协和医院胃肠外科,那边由邹霞和田莳安排妥善,直进病房。也怪,7小时车程,我精神特好,一路谈笑风生,那没名的发热也就烟消云散,再没来了。平静地等待几天术前检查和准备,21日全麻下手术,全胃加胆囊切除(原有胆结石)。
下午3时许出手术室,5点多醒来,虽有静脉镇痛泵,但那剧痛却在挑战人体忍耐的极限,好在50毫克杜冷丁也就打发过去了。后来再痛,两次5毫克吗啡也就让我度过了这术后难关,虽然有胃管、尿管、氧气管,也还不是不可承受的,终于一天一天地捱过来了,但那咳嗽、喷涕还真考验人!加上三根腹腔引流管持续6-8天,没日没夜地打吊针,好在不怎么发烧。术后11天,7月2日我就出院了,总算手术顺利。也不怪,一次作了全胃加胆囊切除,对人体总是不小的负担,虽然我的体质不错,各器官功能正常,从来没有住院过。但,体重下降15公斤(由70Kg至55Kg),仍然贫血、低蛋白血症,以致一过性胸水发生。
这病,要是在若干年前,要是上一代人,注定是难逃一劫。那大出血、那不明的高热,暴风骤雨,生命的大限已经来临!是啊,出血量再大一点,发烧再持续下去,都足以置人于死地。要是这次不出血预示你,再悄悄地过几个月,病情在潜行发展,届时也是无可挽救,重蹈大多这类病人覆辙,无计可施,无力回天。可叹人的生命的脆弱,自然法则不可违,科学和人力还是可以略加改变它。这次,让我幸运地早发现,果断彻底手术,终可再将大限推迟若干年。大媳妇邹霞说:“我们根本就没考虑会失去你”!
手术前一日,女儿和侄子特从芜湖赶来汉口,至此,除老二李维在美和小儿李磊在北京微软刚上班没让到而外,家人全部集簇在协和医院外科大楼20楼181床,等待2007-06-21的手术揭晓。
手术后病理结果是:胃体腺癌,低分化侵及深肌层;但胃周所检18枚淋巴结全阴性,上下切缘无残癌。手术医生发话:术后无需化疗。可谓不幸中之大幸。
出院后移至大儿、媳的一空闲房居住,生活设施一应俱全,除了亲友电话慰问之外,几乎全无打扰,正适合病后休养。术后两周,请来医生上门给伤口拆线,一切还好,只是食量较少,勉强维持生存代谢需求。7月19日打道回府,还是扬新专程开车,由夫人陪护,再回芜湖红梅村家中,这次离家46天,是生死未卜大关。这其间,充分体现了人间亲情、友情,除扬新、邹霞常在身边外,夫人日夜陪同,让她瘦了一截,是精神和体力双重煎熬!外地子女们是每日电话询问和安慰。真是,一人生病,牵动全家!其实,人生总是有限,虽然人有求生本性,但本人去留只是一时痛苦,而留给家人和亲友伤害,却是长久和不可弥补的。所以这次能闯过这一关,不仅给我再留时光,更重要的是给家人重拾平安!
返芜的次日,7月20日就去医院抽血检查:CEA(癌胚抗原)0.99(参考值0-5);CA199(胰腺胃肠癌相关抗原或糖类抗原)7.58(参考值0-37)。总蛋白:73.8,白蛋白:44.3;红细胞(RBC):4.75,血红蛋白(HGB):130,白细胞(WBC):4.1,血小板(PLT)120;肝肾功能也都正常。雨过天晴,化险为夷。
外一篇:
安徽省第二届骨科学术会议交流资料
外科截瘫14例手术分析
安徽省南陵县医院 李名杰
(摘要) 文章回顾了作者近13年间所遇因外科病因而截瘫14例病人的手术处理及长期随访,获得10例痊愈、3例好转、1例死亡的结果,具体介绍了病因、病理及手术方式,并加以讨论。
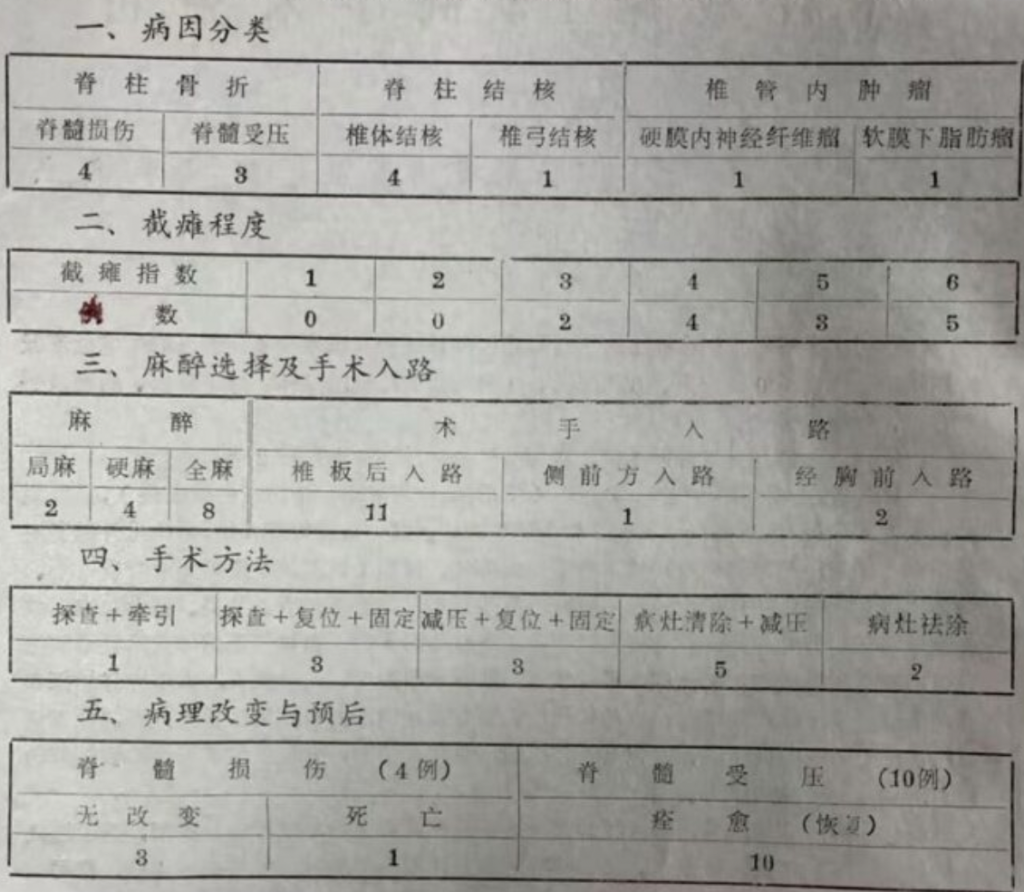
按病因分类为:脊柱骨折7例,脊柱结核5例,椎管内肿瘤2例。
脊柱骨折,尤其是“横断全骨折” (指椎体、椎弓及椎间诸韧带一并损伤),易致脱位;若在颈胸段,每易挫损或压迫脊髓而发生截瘫。其中脊髓毁损4例, 术中见脊髓实质呈粉糊样漂流,无论何种术式皆不能使截瘫抑转,但除1例颈髓高位损伤致呼吸困难、肺部感染而于伤后一月死亡外,一般皆可带残延年,甚至可行手工劳动、自食其力,故仍应重视其合理处理。脊柱骨折使脊髓受压而截瘫的3例,在排除脊髓体克后极早地施行骨折复位和减压术,能使截瘫迅速恢复,并且预期康复。此类病人,术中应仔细探查脊髓受损、受压的病理情况,以估计预后;要有效减压,力争复位,并力戒医源性重复损伤; 还需坚强的内固定,以恢复脊柱的稳定性和支持力,有利于早期活动和恢复劳动能力,减少并发症的产生。
脊柱结核,若在胸段,因其脓肿无法远处流注,加之此处椎管相对狭窄,易于造成椎管梗阻,压迫脊髓而致截瘫。文中收集的5例,均在下胸段,椎体结核4例,椎弓结核1例,经手术清除病灶,全部痊愈。文中着重推荐在有适应症的病例施行经胸一次病灶清除并前路椎间植骨术式,不但提高了疗效,也大大缩短了疗程,显示了优越性。对于少见的椎弓结核,应予重视和寻找,祛除病灶,易于收效。
椎管内肿瘤,多为良性,位于髓外,手术摘除或并减压措施,收效良好。本组2例均为髓外良性肿瘤,一例完全摘除,一例大部分摘除并硬脊膜敞开减压,均获痊愈。不过,对于恶性肿瘤,手术宜十分慎重,以免误伤和发生难以控制的出血。
概 述
脊髓因损伤而功能丧失,或因受压而功能不全,临床上出现程度不等之截瘫表现,给病人带来严重后果; 若处理得当,可挽回大多数病例。作者自一九六八年至一九八一年的13年间,共遇此类病人14例,均经手术,明确诊断,并作了相应的处理,获得10例痊愈,8例好转和1例死亡的结果。兹就本组病例的病因、病理、手术及预后作一介绍与分析。
一、病因分类
| 脊柱骨折 | 脊柱结核 | 椎管内肿瘤 |
| 脊髓损伤 | 脊髓受压 | 椎体结核| 椎弓结核 | 硬膜内神经纤维瘤|软膜下脂肪瘤 |
| 4 | 3 | 4 | 1 | 1 | 1 |
二、截瘫程度
| 截瘫指数 | 1 | 2 | 3 | 4 | 5 | 6 |
| 例数 | 0 | 0 | 2 | 4 | 3 | 5 |
三、麻醉选择及手术入路
| 麻 | 醉 | 手术 | 入路 | ||
| 局麻 | 硬麻 | 全麻 | 椎板后入路 | 侧前方入路 | 经胸前入路 |
| 2 | 4 | 8 | 11 | 1 | 2 |
四、手术方法
| 探查+牵引 | 探查+复位+固定 | 减压+复位+固定 | 病灶清除+减压 | 病灶祛除 |
| 1 | 3 | 3 | 5 | 2 |
五、病理改变与预后
| 脊髓损 伤 | (4例) | 脊髓受 压 (10例) |
| 无改变 | 死亡 | 痊 愈 (恢复) |
| 3 | 1 | 10 |
关于脊柱骨折合并截瘫
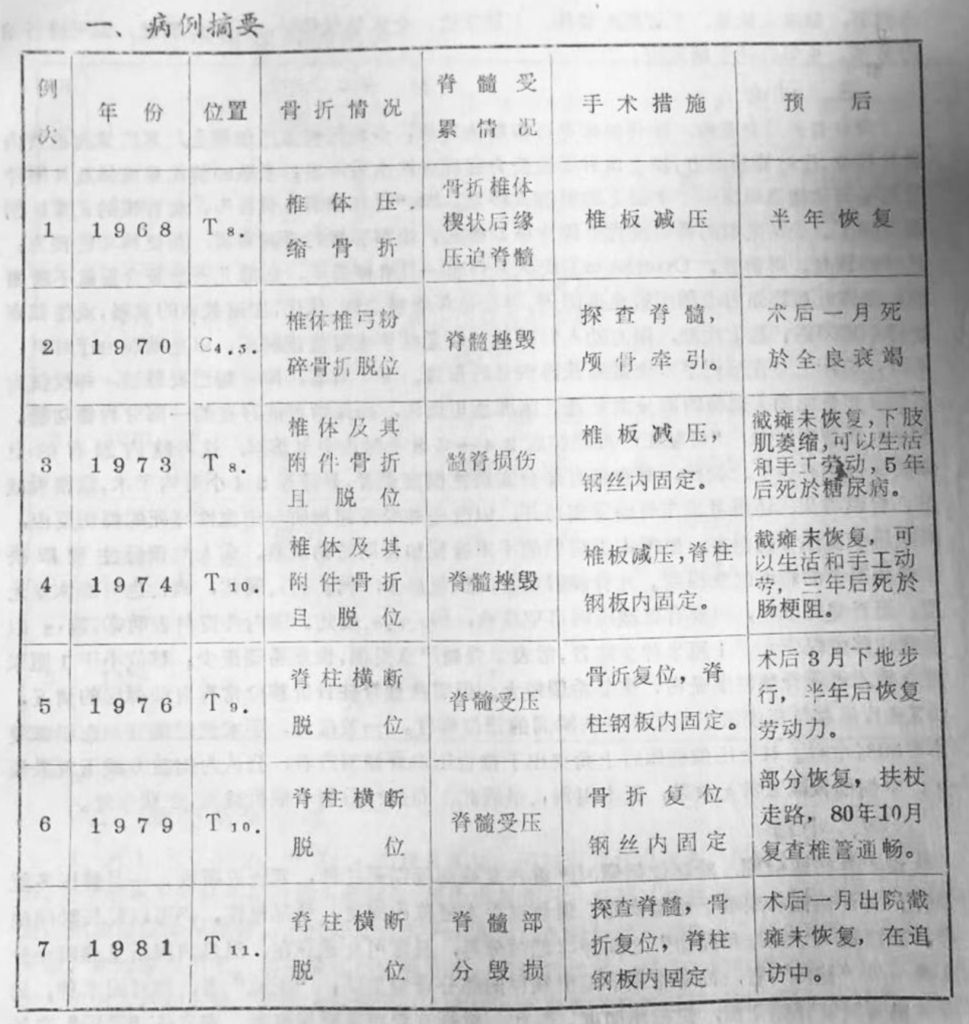
脊柱骨折,由于外力作用点的不同,可以出现在脊柱各段。但因脊髓园锥终止于第一腰椎下缘,其下即为马尾,而马尾系神经纤维,其损伤一般是不完全的; 脊髓却十分脆嫩,易于毁损。所以颈胸段脊柱骨折并发截瘫率高,而且预后多系不良。此类病人的治疗目的是: 1. 探查脊髓,查清病理改变,力谋解除压迫或并加减压措施,以恢复椎管通畅,并对预后作一估计。2. 在手术直视下使骨折复位,力戒重复损伤,加以坚强的内固定,以恢复脊柱的稳定性和支持力。基于以上目的,虽然涉及到骨科和神经外科两科工作,但必须兼顾而不得偏废,因为恢复脊髓功能,关系到生命安危; 而脊柱稳定性的恢复,却关系到恢复劳动力。临床上常一并处理之。·
一、病例摘要
二、典型病例介绍
例①: 男性,36岁,脊柱胸9横断性全骨折并脱位。手木探查: 脊髓受压、无毁损。直视下行骨折复位、解压,脊柱钢板内固定。术后14天自行排尿,下肢肌力III级,感觉恢复。术后一月出院,三个月扶拐下地,以后逐渐行动自如,并恢复劳力。一年后拆除钢板,痊愈。
例②: 颈椎4.5.粉碎骨折并高位截瘫,手术探查证实脊髓毁损,仅予颅骨牵引,终因呼吸功能不全、肺部感染及褥疮而於手术后一个月死于全身衰竭。
例③: 男,42岁,胸8脊柱全骨折并截瘫,手术见脊髓呈粉糊样漂流,给以脊柱钢板
内固定,截瘫末恢复,下肢肌内萎缩,上肢发达,全依扶杖移动,反射性膀胱,但可进行编织劳动,5年后死于糖尿病。
三、讨论
脊柱骨折并发截瘫,除脊髓休克可按期恢复外,少数因椎体压缩楔变,其后缘向椎营内退让移位,压迫脊髓前方,加上血肿压迫及脊髓反应性水肿所致; 多数的情况是椎体及其附件乃至椎间诸韧带均在一个平面上的损伤或移位,即“脊柱横断全骨折”,使脊柱的正常解剖遭受破坏。于是坚硬的骨质或骨折碎片极易挫毁,切割脆嫩的脊髓实质,而使其功能丧失; 且难以恢复。对前者,Osterholm①氏认为脊髓一旦机械受压,局部儿茶酚胺含量就不断增加,使该处血管强力收缩而致血供障碍,导致该段脊髓变性、软化,加速截瘫的发展,或使截瘫变得不可回逆。基于此理,则力劝人们甚至予以急症手术复位或解压,以免贻误治疗时机。不过,临床上亦有延迟手术使截瘫获得恢复的报告。至于后者,即脊髓已被毁损,却仅仅为了探查和避免尚未损伤的部分重复遭受医源性再损伤,而保留可能存在的一部分脊髓功能。 Allem氏曾指出①: “脊髓在严重损伤后24~48小时内全部溶解,这与髓内固有的自体破坏过程有关”。因此,对脊髓有部分实质性损害患者,最好在24小时内手术。除椎板减压、脊膜切开,还得考虑作脊髓背侧切开,以改变神经传递物质与出血性坏死的损伤反应,以阻断续发性脊髓损害。根据本组病例的手术检视和长期随访观察,病人的预后主要取决于脊髓损伤的病理改变程度。凡脊髓毁损者,恢复极少,例2、3、4 属此,例7也可能恢复无望; 而脊髓受压者,只要有效减压则可望痊愈,例1、5、6 属此。国内外资料表明②: 胸12以上脊柱移位程度大于1厘米伴全瘫者,常表示脊髓严重受损,恢复希望极少; 移位小于1厘米之全瘫,表示脊髓轻度受伤,恢复希望较大。但需注意脊柱骨折移位常有自动弹回的情况,故X线片示移位程度常小于实际受伤瞬间的错位幅度。一般统计,手术组较保守治疗组恢复率高50%左右。对于压缩椎体后上角突出于椎管压迫脊髓前方者,公认为侧前方减压效果较好,后侧椎板减压常无效果,但本组例1虽属此,而仅行后侧半椎板减压,亦获疗效。
四、小结
说明外伤性截瘫,除高位截瘫因严重并发症而近期死亡外,若压迫所致,一旦解压多能恢复; 而脊髓挫伤则难于希望恢复,但通过手术复位内固定,稳定脊柱,仍可以较长时间生存。需注意: “压迫和挫伤”之间并非绝对分界,且常可交迭存在,况且肉眼所见难以十分准确,故“挫伤”者,尚寄希望于维护残存的部分脊髓功能; “压迫”者,亦可因水肿、局部贫血而续发脊髓变性,使截瘫加重。因此,对疑有脊髓实质损害者,亦宜按“受压”来处理,以作最大的挽救。
关于脊柱结核并发截瘫
脊柱结核,以椎体结核为多见,脊椎附件结核却甚为少见,约占1%,若因结核性物质充填椎管造成梗阻,可发生截瘫,常在胸段,因此处椎管相对狭窄。
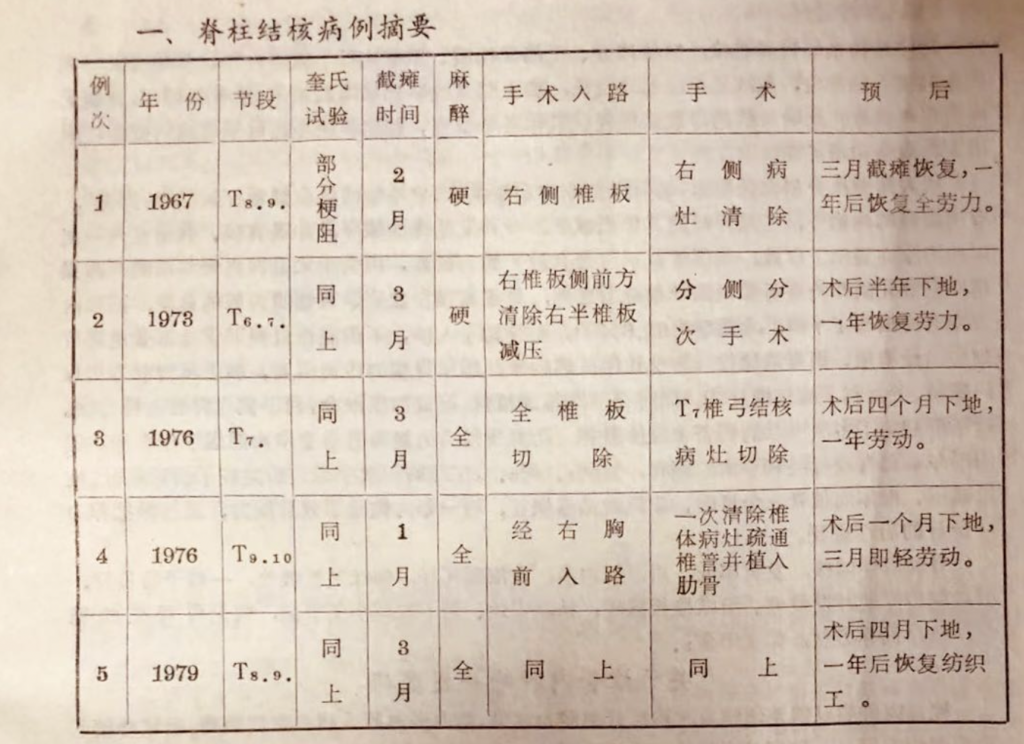
胸椎结核并发截瘫机会甚多,保守治疗,不但卧床时间漫长,而且治愈机会极少。而截瘫并发症又咄咄逼人,刻不容缓,适当准备后力争尽早手术,已成为现代定型观点。在抗痨治疗的保护下,给以彻底病灶清除,使椎管通畅; 若再加上植骨融合,稳定病灶部位脊柱,能收到较好的效果,且能防止复发。本组5例经手术全部治愈。
一、脊柱结核病例摘要
二、典型病例介绍
1. 例1, 男,35岁,胸椎8.9.结核并截瘫。经过三周抗痨准备,按照分次、分侧手术计划,先予硬麻下行后入路清除右侧病灶, 清出多量脓汁、死骨及结核肉芽,术后显示截瘫有恢复,但末能撤除导尿管。一月后拟再次手术清除对侧病灶并行融合术,但全麻后高热 (41℃) 惊厥,被迫停止手术。尔后病家不愿再手术,乃出院休养。返家20天导尿管脱出而自行排尿,三月后扶拐下地,半年后轻劳动,手术后一年患者竟将其病母抬送40里来院看病,使术者感到惊讶!
2. 例3, 男,36岁,胸7椎弓结核并截瘫。全椎板减压后4个月下地,一年后亦恢复劳动。此例行脊髓造影,因蛛网膜粘连出现假性定位; 术中找到病灶,切除后经病理证实。
3. 例5, 女性,29岁,工人, 胸椎8.9.结核,椎体塌陷出现驼峰,同时有肺部增殖性结核灶, 右髋结核并脱位, 痊愈型。体质弱, 体重42公斤。住院作术前准备期间,截瘫进行性加重,毒血症状未能控制。气管内乙醚全麻下经右胸一次直视下清除病灶,切除病椎2.5个,椎管前减压,潜行刮出10厘米椎管内结核物质,可见到硬脊膜恢复搏动,椎体间嵌入肋骨条 2根,冲洗手术野,转移胸膜办修补手术区的胸膜缺损,常规关胸。术后无并发症,截瘫迅速解除,机体恢复亦顺利,卧床4个月下地,一年后重返纺织工作。拍片复查植骨片融合,椎旁脓肿影消失,肋角稍钝。
三、讨论
脊柱结核系一特异感染,结核肉芽、干酪样物质、脓液充斥于椎管内外、脊髓周围,尤其在胸椎管狭窄,脓液又无法远处流注,加上死骨或坏死椎间盘组织,使椎管梗阻、脊髓受压而出现截瘫。此时结核的毒血症状侵扰机体各个器官,较之机械压迫因素造成的截瘫,病情大为复杂和难处理。
后入路分次分侧病灶清除,是习用至今的定型手术。它除能清除病灶和打破“结核屏障”,有利病灶的痊愈外,还能同时进行椎板减压,对并发截瘫的恢复,亦甚有效,甚至仅作一侧病灶清除亦显示了疗效,如例1。不过带有较大的盲目性,因为手术是在视野不清的深部操作,只能凭借经验进行和做到“相对彻底”,更还有误伤血管、脊髓或内脏的危险。据国内方先之氏报导47例手术效果为61.6%④。而经胸前入路,不但能在直视下安全有效地进行彻底病灶清除,更可清除椎管内结核性破坏物质,解除脊髓的压迫因素,加之椎管前方可靠的减压,更有利于截瘫恢复⑤。同时行前路椎间植骨, 促成加压融合, 利于恢复脊柱的稳定性。这不但避免了多次手术的痛苦和经济负担,而主要是大大提高了治愈率和缩短了疗程⑥。我们近年来已有改行经胸手术的倾向,如例4、例5,在经胸一次手术之后完成了清除病灶、椎管减压、椎体间植骨三个目的,使截瘫迅速恢复,均一年内恢复了劳动能力,是值得推荐的一种好的治疗途径。
脊柱附件结核,发病率低,周围肌肉多,血液循环好,病灶易被吸收,一般予后良好。但在胸段亦能并发截瘫。给以椎板减压,祛除病灶、若不破坏小关节突,则无碍脊柱的稳定,治疗尚称方便,如文中例3。
关于椎管内肿瘤并发截瘫
椎管内肿瘤以髓外硬膜内的神经纤准瘤为常见,髓内多为胶质瘤和室管膜瘤,而软脊膜下脂肪瘤较为罕见。肿瘤对脊髓构成占位性压迫,可逐渐产生部分瘫并随着肿瘤的生长、增大,截瘫程度也进行性加重,非手术切除或推管减压所不能逆转,应予重视⑦。但需区别内科截雍 -- 横断性脊髓炎、蛛网膜下腔出血等,以免误行手术,增加病情。
一、病例摘要
| 例次 | 年份 | 节段 | 奎氏试验 | 病理诊断 | 手术所见 | 手术方法 | 预后 |
| 1 | 1969 | T10 | 部分梗阻 | 神经纤维瘤 | T10右旁硬膜内髓外1.5x1.0x1.0Cn | 完全摘除肿瘤 | 痊愈(2个月恢复) |
| 2 | 1979 | C7 T1 | 完全梗阻 | 软膜下脂肪瘤 | C7 T1软脊膜下脂肪块压扁脊髓50%达3cm | 摘除肿瘤约70%,硬脊膜敞开减压 | 痊愈(6个月恢复) |
二、讨论
上述两例均由临床神经定位诊断的,术中证实无误。对其具体病理请况和最后的定性诊断,术前难以确定,但手术切除或减压,肯定能改善病情。例1神经纤维瘤在髓外,完全摘除痊愈; 例2肿瘤在软膜下与脊髓紧贴,已系颈陶段高位,故未敢彻底切除,给予敞开硬脊膜减压,术后病理报告为良性脂肪瘤,故亦痊愈,是解除了有脊髓压迫之故。
椎管内肿瘤所造成截瘫的原因,除恶性肿瘤对脊髓实质破坏外,归根到底是椎管内占位性压迫因素。它所构成的椎管内梗阻,可以由脑脊液动力学试验和脑脊液化学检查来确定。至于压在何处,临床上定位神经损害颇能提示,而脊髓造影,理论上是可靠的定位方法,然而需排除操作的误差及蛛网膜下腔的粘连、血管异常等病理因素的干扰,提高放射线学诊断水平才不致被可能出现的假象所迷惑,俾增进术前的正确判新。
术前还需尽力明确肿瘤在髓内抑或髓外、是良性抑或恶性,它对手术的难度和予后估计皆具意义。脊柱各个方位的X线片,可剔除椎管的骨质损伤或破坏。改进脊髓造影技术,注意临床症状和体征,正确施行奎肯氏试验等,加以综合分析,有可能提高诊断水平。不过,对于确实无法明确诊断者,亦不能因循延误,以尽早手术探查为好。因为: 其一,椎管内肿瘤以良性肿瘤居多,手术摘除易于收效。其二,即便系恶性肿瘤, 起码可以减压而缓解病情。(但需慎重,因手术可能发生意外出血和损伤。) 其三,通过手术检视和病理检查,可以明确诊断,而给予适当处理和估计予后。
总结
木文通过回顾本院近13年来因外科原因所致的截瘫14例手术后病人的长期观察,介绍了典型各例病人的处理过程和转归,评价了各种治疗方法,分析了外伤、结核和肿瘤所引起的截瘫的各别情况,提出了推荐意见。
全组14例,无手术死亡率。完全恢复痊愈10例; 1例颈段外伤高位截瘫术后近期死亡; 1例胸段外伤性截瘫于撰写本文时术后才一个月余,犹待继续追访; 另两例胸椎骨折伴脊髓毁损,术后截瘫未恢复,但术后生存了5年及3年分别死于其他并发症 -- 糖尿病和肠梗阻,这种死因与截瘫有无因果关系尚难定论。
结核和脊髓良性肿瘤手术,显示100%疗效。对胸椎结核并发截瘫的治疗,已进展到经胸一次手术,疗程大为缩短,而且可以予期收效,改变了过去对“截雍”望而生畏的态度,从而展望了新的前景。至于外伤性截瘫的预后,关键是由脊髓受伤情况决定的。
参考资料:
- 郭世绂等: 脊髓损伤后病理改变及应用不同疗法的初步观察 (动物实验),骨料附刊: 4∶176, 1979
- 胥少汀: 地震脊柱骨折并脊髓损伤的早期处理。骨科附刊: 4:146, 1980
- 郭巨灵等: 震伤截瘫治疗初步总结。骨科附刊: 1:28, 1978
- 方先之等: 骨关节结核病灶清除疗法。P: 58 (人民卫生出版社) 1957
- 范秉哲: 开胸施行胸椎结核病灶清除术。中华外科杂志: 7∶20, 1959
- 王志先: 经胸腔施行椎结核病灶清除术。中华外科杂志: 7:271, 1959
- 曾广义等: 脊髓肿瘤。中华外科杂志: 10:(6)374, 1962
- 吴英恺等译: 苏联卫国战争医学经验,外科部分摘译。第十一卷 人民卫生出版社: 1956
一九八一年一月初稿;一九八一年九月修正。
AN ANALYSIS ON OPERATION OF 14 CASES OF PARAPLEGIA
FOR SURGICAL CAUSES
Li Mingjie
Nanling People's Hospital, Anhui
ABSTRACT
14 cases of paralysis due to the trauma or compression of spinal cord in the last 13 years have been reviewed. The operative procedures and long-term follow-up reveal the results: excellent 10, survivals 3 and death 1. The etiology, pathology and operation are discussed in detail.
According to etiologic survey, they are classified thus: spinal columa fractures and co-existing dislocations in 7 cases, tuberculosis in 5 and tumor in 2.
Fracture-dislocations of spinal column can easily cause bad injury in spinal cord, especially when the injury lies in cervical and last-dorsal vertebrae. However, except for the carvical damage which susceptibly causes death, as a rule, the patients may still live rather long. So a fit prescription should be given.
The thoracic vertebrae tuberculosis, as abscess cannot be far drained away, is likely to cause pressure which brings about paralegia as a result. However, surgical treatment can lead to excellent result. The author specially recommends the practice of via-thorax one-time operation.
Most of the tumors within vortebral canal are benign, and they are usually located in the outside-cord. Excision is also good for the outcome.
Oct1 1981.
注: 本文承芜湖地区医院骨科袁思忠医师审阅,特此致谢。
原载《安徽省第二届骨科学术会议交流资料》
《李家大院》电子版
《李家大院》1: 封面、代序1
《李家大院》2: 家谱
《李家大院》3: 代序2
《李家大院》4: 上册目录
《李家大院》5: 我的外科生涯
《李家大院》6: 业务自传和工作报告
附:【立委父母医学论文目录】
《李家大院》7: 我的外科生涯—-院外集锦
《李家大院》8: 晚霞在燃烧
《李家大院》9: 风雨几春秋
《李家大院》10: 扬缜 - 我的父亲及家族
《李家大院》11: 风雨几春秋续篇一
《李家大院》12: 风雨几春秋续篇二
《李家大院》13: 名勤诗词选
《李家大院》14: 我与127医院
《李家大院》15: 生死历险记
《李家大院》16: 又是栀子花开时
《李家大院》17: 又是一次高考来临
《李家大院》18: 甜 - 坦尼亚的精彩人生
《李家大院》19: 近年聚会讲话
《李家大院》20: 李门家风
《李家大院》21: 应繁诗词选
《李家大院》22: 耀桂传略